TINJAUAN PUSTAKA
Anatomi dan Fisiologi Kepala
Anatomi Kepala
A. Kulit Kepala
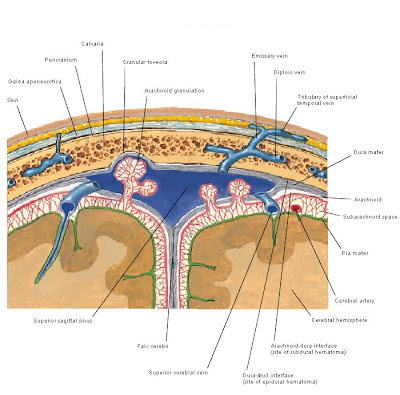
Kulit kepala terdiri dari 5 lapisan yang disebut SCALP yaitu; skin atau kulit, connective tissue atau jaringan penyambung, aponeurosis atau galea aponeurotika, loose conective tissue atau jaringan penunjang longgar dan pericranium (3,5).
 Kulit kepala memiliki banyak pembuluh darah sehingga perdarahan akibat laserasi kulit kepala akan menyebabkan banyak kehilangan darah, terutama pada bayi dan anak-anak (6,3).
Kulit kepala memiliki banyak pembuluh darah sehingga perdarahan akibat laserasi kulit kepala akan menyebabkan banyak kehilangan darah, terutama pada bayi dan anak-anak (6,3). Gambar 1. Lapisan Kranium
Tulang tengkorak terdiri dari kubah (kalvaria) dan basis kranii (2,7). Tulang tengkorak terdiri dari beberapa tulang yaitu frontal, parietal, temporal dan oksipital (5,8). Kalvaria khususnya diregio temporal adalah tipis, namun disini dilapisi oleh otot temporalis. Basis cranii berbentuk tidak rata sehingga dapat melukai bagian dasar otak saat bergerak akibat proses akselerasi dan deselerasi. Rongga tengkorak dasar dibagi atas 3 fosa yaitu : fosa anterior tempat lobus frontalis, fosa media tempat temporalis dan fosa posterior ruang bagi bagian bawah batang otak dan serebelum (3).
C. Meningen
Selaput meningen menutupi seluruh permukaan otak dan terdiri dari 3 lapisan yaitu :
1. Dura mater
Dura mater secara konvensional terdiri atas dua lapisan yaitu lapisan endosteal dan lapisan meningeal (5). Dura mater merupakan selaput yang keras, terdiri atas jaringan ikat fibrisa yang melekat erat pada permukaan dalam dari kranium. Karena tidak melekat pada selaput arachnoid di bawahnya, maka terdapat suatu ruang potensial (ruang subdura) yang terletak antara dura mater dan arachnoid, dimana sering dijumpai perdarahan subdural. Pada cedera otak, pembuluh-pembuluh vena yang berjalan pada permukaan otak menuju sinus sagitalis superior di garis tengah atau disebut Bridging Veins, dapat mengalami robekan dan menyebabkan perdarahan subdural. Sinus sagitalis superior mengalirkan darah vena ke sinus transversus dan sinus sigmoideus. Laserasi dari sinus-sinus ini dapat mengakibatkan perdarahan hebat (3).
Arteri-arteri meningea terletak antara dura mater dan permukaan dalam dari kranium (ruang epidural). Adanya fraktur dari tulang kepala dapat menyebabkan laserasi pada arteri-arteri ini dan menyebabkan perdarahan epidural. Yang paling sering mengalami cedera adalah arteri meningea media yang terletak pada fosa temporalis (fosa media) (3).
2. Selaput Arakhnoid
Selaput arakhnoid merupakan lapisan yang tipis dan tembus pandang (3). Selaput arakhnoid terletak antara pia mater sebelah dalam dan dura mater sebelah luar yang meliputi otak. Selaput ini dipisahkan dari dura mater oleh ruang potensial, disebut spatium subdural dan dari pia mater oleh spatium subarakhnoid yang terisi oleh liquor serebrospinalis (5). Perdarahan sub arakhnoid umumnya disebabkan akibat cedera kepala (3).
3. Pia mater
Pia mater melekat erat pada permukaan korteks serebri (3). Pia mater adarah membrana vaskular yang dengan erat membungkus otak, meliputi gyri dan masuk kedalam sulci yang paling dalam. Membrana ini membungkus saraf otak dan menyatu dengan epineuriumnya. Arteri-arteri yang masuk kedalam substansi otak juga diliputi oleh pia mater (5).
D. Otak
Otak merupakan suatu struktur gelatin yang mana berat pada orang dewasa sekitar 14 kg (8). Otak terdiri dari beberapa bagian yaitu; Proensefalon (otak depan) terdiri dari serebrum dan diensefalon, mesensefalon (otak tengah) dan rhombensefalon (otak belakang) terdiri dari pons, medula oblongata dan serebellum (5).
Fisura membagi otak menjadi beberapa lobus (8). Lobus frontal berkaitan dengan fungsi emosi, fungsi motorik dan pusat ekspresi bicara. Lobus parietal berhubungan dengan fungsi sensorik dan orientasi ruang. Lobus temporal mengatur fungsi memori tertentu. Lobus oksipital bertanggungjawab dalam proses penglihatan. Mesensefalon dan pons bagian atas berisi sistem aktivasi retikular yang berfungsi dalam kesadaran dan kewapadaan. Pada medula oblongata terdapat pusat kardiorespiratorik. Serebellum bertanggungjawab dalam fungsi koordinasi dan keseimbangan (3,9).

Gambar 2. Lobus-lobus Otak
E. Cairan serebrospinalis
Cairan serebrospinal (CSS) dihasilkan oleh plexus khoroideus dengan kecepatan produksi sebanyak 20 ml/jam. CSS mengalir dari dari ventrikel lateral melalui foramen monro menuju ventrikel III, akuaduktus dari sylvius menuju ventrikel IV. CSS akan direabsorbsi ke dalam sirkulasi vena melalui granulasio arakhnoid yang terdapat pada sinus sagitalis superior. Adanya darah dalam CSS dapat menyumbat granulasio arakhnoid sehingga mengganggu penyerapan CSS dan menyebabkan kenaikan takanan intrakranial (3). Angka rata-rata pada kelompok populasi dewasa volume CSS sekitar 150 ml dan dihasilkan sekitar 500 ml CSS per hari (11).
F. Tentorium
Tentorium serebeli membagi rongga tengkorak menjadi ruang supratentorial (terdiri dari fosa kranii anterior dan fosa kranii media) dan ruang infratentorial (berisi fosa kranii posterior) (3).
G. Perdarahan Otak
Otak disuplai oleh dua arteri carotis interna dan dua arteri vertebralis. Keempat arteri ini beranastomosis pada permukaan inferior otak dan membentuk circulus Willisi. Vena-vena otak tidak mempunyai jaringan otot didalam dindingnya yang sangat tipis dan tidak mempunyai katup. Vena tersebut keluar dari otak dan bermuara ke dalam sinus venosus cranialis (5).
Fisiologi Kepala
Tekanan intrakranial (TIK) dipengaruhi oleh volume darah intrakranial, cairan secebrospinal dan parenkim otak. Dalam keadaan normal TIK orang dewasa dalam posisi terlentang sama dengan tekanan CSS yang diperoleh dari lumbal pungsi yaitu 4 – 10 mmHg (8). Kenaikan TIK dapat menurunkan perfusi otak dan menyebabkan atau memperberat iskemia. Prognosis yang buruk terjadi pada penderita dengan TIK lebih dari 20 mmHg, terutama bila menetap (3).
Pada saat cedera, segera terjadi massa seperti gumpalan darah dapat terus bertambah sementara TIK masih dalam keadaan normal. Saat pengaliran CSS dan darah intravaskuler mencapai titik dekompensasi maka TIK secara cepat akan meningkat. Sebuah konsep sederhana dapat menerangkan tentang dinamika TIK. Konsep utamanya adalah bahwa volume intrakranial harus selalu konstan, konsep ini dikenal dengan Doktrin Monro-Kellie (3).
Otak memperoleh suplai darah yang besar yaitu sekitar 800ml/min atau 16% dari cardiac output, untuk menyuplai oksigen dan glukosa yang cukup (8). Aliran darah otak (ADO) normal ke dalam otak pada orang dewasa antara 50-55 ml per 100 gram jaringan otak per menit. Pada anak, ADO bisa lebih besar tergantung pada usainya (3,12). ADO dapat menurun 50% dalam 6-12 jam pertama sejak cedera pada keadaan cedera otak berat dan koma. ADO akan meningkat dalam 2-3 hari berikutnya, tetapi pada penderita yang tetap koma ADO tetap di bawah normal sampai beberapa hari atau minggu setelah cedera. Mempertahankan tekanan perfusi otak/TPO (MAP-TIK) pada level 60-70 mmHg sangat rirekomendasikan untuk meningkatkan ADO (3).
-
Cedera Kepala
Definisi dan Epidemiologi
Cedera kepala adalah kekerasan pada kepala yang dapat menyebabkan kerusakan yang kompleks di kulit kepala, tulang tempurung kepala, selaput otak, dan jaringan otak itu sendiri (6,13,14). Menurut Brain Injury Assosiation of America cedera kepala adalah suatu kerusakan pada kepala, bukan bersifat kongenital ataupun degeneratif, tetapi disebabkan oleh serangan/benturan fisik dari luar, yang dapat mengurangi atau mengubah kesadaran yang mana menimbulkan kerusakan kemampuan kognitif dan fungsi fisik (15). Menurut David A Olson dalam artikelnya cedera kepala didefenisikan sebagai beberapa perubahan pada mental dan fungsi fisik yang disebabkan oleh suatu benturan keras pada kepala (16).
Klasifikasi
Cedera kepala diklasifikasikan dalam berbagai aspek. Secara praktis dikenal 3 deskripsi klasifikasi yaitu berdasarkan mekanisme, berat dan morfologi (3,17).
Berdasarkan mekanismenya cedera kepala dibagi atas;
1. Cedera kepala tumpul; biasanya berkaitan dengan kecelakaan lalu lintas, jatuh atau pukulan benda tumpul (3,17). Pada cedera tumpul terjadi akselerasi dan deselerasi yang cepat menyebabkan otak bergerak di dalam rongga cranial dan melakukan kontak pada protuberans tulang tengkorak (2).
2. Cedera tembus; disebabkan oleh luka tembak ataupun tusukan (3,17).
Berdasarkan morfologinya cedera kepala dikelompokkan menjadi;
1. Fraktur tengkorak; Fraktur tengkorak dapat terjadi pada atap dan dasar tengkorak (3,17). Fraktur dapat berupa garis/ linear, mutlipel dan menyebar dari satu titik (stelata) dan membentuk fragmen-fragmen tulang (kominutif). Fraktur tengkorak dapat berupa fraktur tertutup yang secara normal tidak memerlukan perlakuan spesifik dan fraktur tertutup yang memerlukan perlakuan untuk memperbaiki tulang tengkorak (11).
2. Lesi intrakranial; dapat berbentuk lesi fokal (perdarahan epidural, perdarahan subdural, kontusio, dan peradarahan intraserebral), lesi difus dan terjadi secara bersamaan (3,17).
Secara umum untuk mendeskripsikan beratnya penderita cedera kepala digunakan Glasgow Coma Scale (GCS) (3,17). Penilaian ini dilakukan terhadap respon motorik (1-6), respon verbal (1-5) dan buka mata (1-4), dengan interval GCS 3-15 (6,18,19). Berdasarkan beratnya cedera kepala dikelompokkam menjadi (3,7,17,18):
1. Nilai GCS sama atau kurang dari 8 didefenisikan sebagai cedera kepala berat.
2. Cedera kepala sedang memiliki nilai GCS 9-13 dan,
3. Cedera kepala ringan dengan nilai GCS 14-15.
Patofisiologi
Lesi pada kepala dapat terjadi pada jaringan luar dan dalam rongga kepala (6). Lesi jaringan luar terjadi pada kulit kepala dan lesi bagian dalam terjadi pada tengkorak, pembuluh darah tengkorak maupun otak itu sendiri (20).
Terjadinya benturan pada kepala dapat terjadi pada 3 jenis keadaan yaitu (6):
1. Kepala diam dibentur oleh benda yang bergerak,
2. Kepala yang bergerak membentur benda yang diam dan,
3. Kepala yang tidak dapat bergerak karena bersandar pada benda yang lain dibentur oleh benda yang bergerak (kepala tergencet).
Terjadinya lesi pada jaringan otak dan selaput otak pada cedera kepala diterangkan oleh beberapa hipotesis yaitu getaran otak, deformasi tengkorak, pergeseran otak dan rotasi otak (6).
Dalam mekanisme cedera kepala dapat terjadi peristiwa contre coup dan coup. Contre coup dan coup pada cedera kepala dapat terjadi kapan saja pada orang-orang yang mengalami percepatan pergerakan kepala. Cedera kepala pada coup disebabkan hantaman pada otak bagian dalam pada sisi yang terkena sedangkan contre coup terjadi pada sisi yang berlawanan dengan daerah benturan (22). Kejadian coup dan contre coup dapat terjadi pada keadaan (22).;
1. Rear end Impact
Gambar 2.5 Rear end Impact 22) |
|
 Keadaan ini terjadi ketika pengereman mendadak pada mobil. Otak pertama kali akan menghantam bagian depan dari tulang kepala meskipun kepala pada awalnya bergerak ke belakang. Sehingga trauma terjadi pada otak bagian depan.
Keadaan ini terjadi ketika pengereman mendadak pada mobil. Otak pertama kali akan menghantam bagian depan dari tulang kepala meskipun kepala pada awalnya bergerak ke belakang. Sehingga trauma terjadi pada otak bagian depan.
2. Backward/forward motion of head
Gambar 2.6 Forward Motion of Head (22) |
|
Gambar 2.7 Backward Motion of Head (22) |
|

 Karena pergerakan ke belakang yang cepat dari kepala, sehingga pergerakan otak terlambat dari tulang tengkorak, dan bagian depan otak menabrak tulang tengkorak bagian depan. Pada keadaan ini, terdapat daerah yang secara mendadak terjadi penurunan tekanan sehingga membuat ruang antara otak dan tulang tengkorak bagian belakang dan terbentuk gelembung udara. Pada saat otak bergerak ke belakang maka ruangan yang tadinya bertekanan rendah menjadi tekanan tinggi dan menekan gelembung udara tersebut. Terbentuknya dan kolapsnya gelembung yang mendadak sangat berbahaya bagi pembuluh darah otak karena terjadi penekanan, sehingga daerah yang memperoleh suplai darah dari pembuluh tersebut dapat terjadi kematian sel-sel otak. Begitu juga bila terjadi pergerakan kepala ke depan.
Karena pergerakan ke belakang yang cepat dari kepala, sehingga pergerakan otak terlambat dari tulang tengkorak, dan bagian depan otak menabrak tulang tengkorak bagian depan. Pada keadaan ini, terdapat daerah yang secara mendadak terjadi penurunan tekanan sehingga membuat ruang antara otak dan tulang tengkorak bagian belakang dan terbentuk gelembung udara. Pada saat otak bergerak ke belakang maka ruangan yang tadinya bertekanan rendah menjadi tekanan tinggi dan menekan gelembung udara tersebut. Terbentuknya dan kolapsnya gelembung yang mendadak sangat berbahaya bagi pembuluh darah otak karena terjadi penekanan, sehingga daerah yang memperoleh suplai darah dari pembuluh tersebut dapat terjadi kematian sel-sel otak. Begitu juga bila terjadi pergerakan kepala ke depan.
Berdasarkan patofisiologinya cedera kepala dibagi menjadi cedera kepala primer dan cedera kepala skunder (1,23). Cedera kepala primer merupakan cedera yang terjadi saat atau bersamaan dengan kejadian cedera, dan merupakan suatu fenomena mekanik. Cedera ini umumnya menimbulkan lesi permanen. Tidak banyak yang bisa dilakukan kecuali membuat fungsi stabil, sehingga sel-sel yang sakit dapat menjalani proses penyembuhan yang optimal (1,23,24,25).
Cedera kepala skunder merupakan proses lanjutan dari cedera primer dan lebih merupakan fenomena metabolik (1). Pada penderita cedera kepala berat, pencegahan cedera kepala skunder dapat mempengaruhi tingkat kesembuhan/keluaran penderita (3).
Penyebab cedera kepala skunder antara lain; penyebab sistemik (hipotensi, hipoksemia, hipo/hiperkapnea, hipertermia, dan hiponatremia) dan penyebab intracranial (tekanan intrakranial meningkat, hematoma, edema, pergeseran otak (brain shift), vasospasme, kejang, dan infeksi) (1,23).
Aspek patologis dari cedera kepala antara lain; hematoma epidural (perdarahan yang terjadi antara tulang tengkorak dan dura mater), perdarahan subdural (perdarahan yang terjadi antara dura mater dan arakhnoidea), higroma subdural (penimbunan cairan antara dura mater dan arakhnoidea), perdarahan subarakhnoidal cederatik (perdarahan yang terjadi di dalam ruangan antara arakhnoidea dan permukaan otak), hematoma serebri (massa darah yang mendesak jaringan di sekitarnya akibat robekan sebuah arteri), edema otak (tertimbunnya cairan secara berlebihan didalam jaringan otak), kongesti otak (pembengkakan otak yang tampak terutama berupa sulsi dan ventrikel yang menyempit), cedera otak fokal (kontusio, laserasio, hemoragia dan hematoma serenri setempat), lesi nervi kranialis dan lesi sekunder pada cedera otak (6,23,26).
Pemeriksaan klinis
Pemeriksaan klinis pada pasien cedera kepala secara umum meliputi anamnesis, pemeriksaan fisik umum, pemeriksaan neurologis dan pemeriksaan radiologi, pemeriksaan tanda-tanda vital juga dilakukan yaitu kesadaran, nadi, tekanan darah, frekuensi dan jenis pernafasan serta suhu badan (6,27). Pengukuran tingkat keparahan pada pasien cedera kepala harus dilakukan yaitu dengan Glasgow Coma Scale (GCS) yang pertama kali dikenalkan oleh Teasdale dan Jennett pada tahun 1974 yang digunakan sebagai standar internasional (6,26,28).
Tabel 2.1 Glasgow Coma Scale (3,6,17)
| Glasgow Coma Scale | Nilai |
| Respon membuka mata (E)
Buka mata spontan
Buka mata bila dipanggil/rangsangan suara
Buka mata bila dirangsang nyeri
Tak ada reaksi dengan rangsangan apapun |
4
3
2
1 |
| Respon verbal (V)
Komunikasi verbal baik, jawaban tepat
Bingung, disorientasi waktu, tempat, dan orang
Kata-kata tidak teratur
Suara tidak jelas
Tak ada reaksi dengan rangsangan apapun |
5
4
3
2
1 |
| Respon motorik (M)
Mengikuti perintah
Dengan rangsangan nyeri, dapat mengetahui tempat rangsangan
Dengan rangsangan nyeri, menarik anggota badan
Dengan rangsangan nyeri, timbul reaksi fleksi abnormal
Dengan rangsangan nyeri, timbul reaksi ekstensi abnormal
Dengan rangsangan nyeri, tidak ada reaksi |
6
5
4
3
2
1 |
Nilai GCS = ( E+V+M), nilai terbaik = 15 dan nilai terburuk = 3
Pada pemerikasaan neurologis respon pupil, pergerakan mata, pergerakan wajah, respon sensorik dan pemeriksaan terhadap nervus cranial perlu dilakukan. Pupil pada penderita cedera kepala didak berdilatasi pada keadaan akut, jadi jika terjadi perubahan dari pupil dapat dijadikan sebagai tanda awal terjadinya herniasi. Kekuatan dan simetris dari letak anggota gerak ekstrimitas dapat dijadikan dasar untuk mencari tanda gangguan otak dan medula spinalis. Respon sensorik dapat dijadikan dasar menentukan tingkat kesadaran dengan memberikan rangsangan pada kulit penderita (6,28).
CT scan merupakan study diagnosis pilihan dalam evaluasi penderita cedera kepala (29,30). CT scan idealnya dilakukan pada semua cedera otak dengan kehilangan kesadaran lebih dari 5 menit, amnesia, sakit kepala hebat, GCS<15>(3). CT scan dapat memperlihatkan tanda terjadinya fraktur, perdarahan pada otak (hemoragi), gumpalan darah (hematom), luka memar pada jaringan otak (kontusio), dan udem pada jaringan otak (29,30,31). Selain itu juga dapat digunakan foto rongen sinar X, MRI, angiografi dan sken tomografik terkomputerisasi (6,30). Pada pasien cedera kepala berat, penundaan transportasi penderita karena menunggu CT scan sangat berbahaya karena diagnosis serta terapi yang cepat sangat penting (3).
Transportasi penderita cedera kepala
Transportasi penderita cedera kepala terutama penderita dengan cedera kepala sedang dan berat harus cepat dilakukan untuk mendapatkan tindakan medis yang cepat, tepat dan aman (2,32). Karena keterlambatan sampai di rumah sakit, 10 % dari total penderita cedera kepala di Amerika Serikat meninggal (3). Pada penderita cedera kepala berat sering menderita gangguan pernafasan, syok hipovolemik, gangguan keseimbangan cairan dan elektrolit, tekanan intrakranial meninggi, kejang-kejang, gangguan kardiovaskuler, karena itu perlu penanganan yang cepat (6). Tindakan gawat darurat yang perlu dilakukan untuk menyelamatkan penderita yaitu; menjaga kelancaran jalan nafas (air way), oksigenasi yang adekuat, resusitasi cairan, melindungi vertebra servikalis dan torakolumbal, identifikasi dan stabilisasi perdarahan ekstrakranial, dan menilai tingkat kesadaran penderita (26).
Dalam penganan pasien dengan cedera kepala berat transportasi sangat penting, karena berhubungan dengan cedera kepala sekunder. Cedera kepala sekunder yang sering terjadi dan menyebabkan kematian adalah hipoksia dan hipotensi (3). Waktu tunggu penderita dirumah sakit untuk penanganan penderita cedera kepala untuk cedera kepala berat <5>(33). Pada penderita cedera kepala berat dengan perdarahan subdural sebaiknya interval waktu kejadian trauma dan tindakan yang dilakukan kurang dari 4 jam, sedangkan pada penderita dengan interval waktu lebih dari 12 jam prognosis buruk (17). Seelig et al telah melakukan penelitian tentang pentingnya penanganan dan transportasi yang cepat pada penderita dengan cedera kepala berat tertutup dan perdarahan subdural akut. Penderita dengan hematoma yang dievakuasi lebih kurang 4 jam, angka kematiannya 30% dan 65% dengan keluaran baik. Sedangkan penderita yang dioperasi diatas 4 jam, angka kematiannya 90% dan kurang dari 10 % dengan keluaran baik (4).
Faktor-faktor yang memperburuk prognosis pada penderita cedera kepala yaitu; terlambatnya penanganan awal/resusitasi, pengangkutan/transport yang tidak adekuat, dikirim ke rumah sakit yang tidak adekuat, terlambatnya delakukan tindakan bedah dan adanya cedera multipel yang lain (1).
Pengukuran keluaran penderita cedera kepala
Berdasarkan pengukuran GCS di Amerika mayoritas (75-80%) penderita cedera kepala adalah cedera kepala ringan, cedera kepala sedang dan berat yang masing-masingnya antara 10% dan 20% (19). Sebagian besar penderita dengan cedera otak ringan pulih sempurna, tapi terkadang ada gejala sisa yang sangat ringan. Perburukan yang tidak terduga pada penderita cedera kepala ringan lebih kurang 3% yang mengakibatkan disfungsi neurologis yang berat kecuali bila perubahan kesadaran dapat dideteksi lebih awal. Sekitar 10-20% dari penderita cedera kepala sedang mengalami perburukan dan jatuh dalam koma. Pada penderita dengan cedera kepala berat sering diperburuk dengan cedera skunder. Hipoksia yang disertai dengan hipotensi pada penderita cedera kepala berat akan menyebabkan mortalitas mencapai 75% (3).
Kecacatan akibat cedera kepala tergantung dari tingkat beratnya cedera, lokasi cedera, umur dan kesehatan penderita. Beberapa kejadian kecacatan tersering yaitu masalah kesadaran (fikiran, ingatan dan akal sehat), proses sensorik (melihat, mendengar, meraba, mengecap dan menghidu), berkomunikasi (ekspresi dan pemahaman) dan tingkah laku atau kesehatan mental (depresi, gelisah/cemas, perubahan kepribadian, agresif/menyerang, dan keadaan sosial yang tidak normal) (27).
Menentukan keluaran dan prognosis dari cedera kepala sangat sulit (32,34). Terlambatnya penanganan awal/resusitasi, pengangkutan/transport yang tidak adekuat, dikirim ke rumah sakit yang tidak adekuat, terlambatnya dilakukan tindakan bedah dan adanya cedera multiple yang lain merupakan faktor-faktor yang memperburuk prognosis penderita cedera kepala (1). Untuk keluaran penderita, pengukuran standar yang biasa digunakan adalah Glasgow Outcome Scale (GOS) yang dikemukakan oleh Jennett dan Bond (1975) (2,26,35).
Tabel 2.2 glasgow outcome scale (35)
| Skore | Kategori | Keterangan |
| 1 2 3 4 5 | Death (meninggal) Vegetative state Severe disability Moderate disability Good recovery | Merupakan akibat langsung dari cedera kepala. Penderita menjadi sadar kembali dan meninggal setelah itu karena komplikasi skunder dan penyebab lain. Penderita tidak memberikan respon dan tidak bisa berbicara untuk beberapa waktu kedepan. Penderita mungkin dapat membuka mata dan menunjukkan siklus tidur dan bangun tetapi fungsi dari korteks serebral tidak ada. Membutuhkan bantuan orang lain dalam melakukan aktifitas sehari-hari disebabkan karena kecacatan mental atau fisik, biasanya kombinasi antara keduanya. Kecacatan mental yang berat kadang-kadang juga dapat dimasukkan dalam klasifikasi ini pada penderita dengan kecacatan fisik sedikit atau tidak ada. Dapat berjalan-jalan menggunakan transportasi umum dan bekerja di tempat-tempat tertentu (dengan perlindungan) dan dapat beraktifitas bebas sejauh kegiatan tersebut tidak mengkhawatirkan. Ketidakmampuan(kecacatan) penderita mencakup perubahan derajat dari dispasia, hemiparise, atau ataksia maupun berkurangnya intelektual dan daya ingat dan perubahan personalitas. Lebih mampu untuk melakukan hal-hal protektif diri. Dapat melanjutkan kehidupan normal sekalipun terjadi keadaan defisit neurologis |
Evaluasi/taksiran penilaian praktis dari keluaran penderita cedera kepala berat.
GOS dibagi menjadi 5 skala yaitu: good recovery, moderate disability, severe disability, vegetative dan death (2,26,35). Dari skala di atas dapat dibagi menjadi keluaran baik/favorable outcome (good recovery dan moderate disability) dan keluaran buruk/unfavorable outcome (severe disability, vegetative dan dead) (26). Cederatic Coma Data Bank menganalisa 760 penderita cedera kepala dan mengidentifikasi 5 faktor yang berhubungan dengan keluaran buruk yaitu; umur penderita diatas 60 tahun, GSC <5,>(29).
Data dari Rosner, Marion and rekan kerjanya melaporkan total penderita 241 orang dengan GCS <7,>(26).
Dari data Journal of Nuerotaruma ada beberapa penelitan terbaru yang berhubungan dengan tingkat keparahan ataupun keluaran penderita cedera kepala terutama penderita cedera kepala berat. Kadar magnesium serum yang rendah berhubungan dengan keluaran buruk pada penderita setelah cedera kepala berat. Respon stres berperan oenting dalam penurunan konsentrasi magnesium. Serum hipomagnesemia menjadi independent marker untuk beratnya cedera kepala (36). Penderita cedera kepala dengan usia 75 tahun atau lebih secara signifikan tidak dapat bertahan hidup setelah tindakan bedah dari pada penderita muda (14-64 tahun) (37). Von Willebrand Factor (VWF) dikenal sebagai biomaker dari cedere pada endotelial. Peningkatan dari kadar serum VWF terjadi karena aktivasi endotelial pada cedera kepala berat. Peningkatan serum VWF pada cedera kepala cerat merupakan tanda dari keluaran buruk dari penderita (38). High intracranial pressure (HICP) adala komplikasi yang sering dijumpai dan berbahaya dari cedera kepala, berat dan durasi HICP berhubungan dengan keluaran buruk penderita dan memerlukan terapi yang intensif (39).
Komplikasi
Koma. Penderita tidak sadar dan tidak memberikan respon disebut coma. Pada situasi ini, secara khas berlangsung hanya beberapa hari atau minggu, setelah masa ini penderita akan terbangun, sedangkan beberapa kasus lainya memasuki vegetative state atau mati penderita pada masa vegetative statesering membuka matanya dan mengerakkannya, menjerit atau menjukan respon reflek. Walaupun demikian penderita masih tidak sadar dan tidak menyadari lingkungan sekitarnya. Penderita pada masa vegetative state lebih dari satu tahun jarang sembuh (6,31).
Seizure. Pederita yang mengalami cedera kepala akan mengalami sekurang-kurangnya sekali seizure pada masa minggu pertama setelah cedera. Meskipun demikian, keadaan ini berkembang menjadi epilepsy (6,31).
Infeksi. Faktur tengkorak atau luka terbuka dapat merobekan membran (meningen) sehingga kuman dapat masuk. Infeksi meningen ini biasanya berbahaya karena keadaan ini memiliki potensial untuk menyebar ke sistem saraf yang lain (6,31).
Kerusakan saraf. Cedera pada basis tengkorak dapat menyebabkan kerusakan pada nervus facialis. Sehingga terjadi paralysis dari otot-otot facialis atau kerusakan dari saraf untuk pergerakan bola mata yang menyebabkan terjadinya penglihatan ganda (6,31).
Hilangnya kemampuan kognitif. Berfikir, akal sehat, penyelesaian masalah, proses informasi dan memori merupakan kemampuan kognitif. Banyak penderita dengan cedera kepala berat mengalami masalah kesadaran (6,31).
Penyakit Alzheimer dan Parkinson. Pada kasus cedera kapala resiko perkembangan terjadinya penyakit alzheimer tinggi dan sedikit terjadi parkinson. Resiko akan semakin tinggi tergantung frekuensi dan keparahan cedera (6,31).
2.2.8 Penatalaksanaan
Penatalaksanaan awal penderita cedara kepala pada dasarnya memikili tujuan untuk memantau sedini mungkin dan mencegah cedera kepala sekunder serta memperbaiki keadaan umum seoptimal mungkin sehingga dapat membantu penyembuhan sel-sel otak yang sakit (1). Untuk penatalaksanaan penderita cedera kepala, Adveanced Cedera Life Support (2004) telah menepatkan standar yang disesuaikan dengan tingkat keparahan cedera yaitu ringan, sedang dan berat (3).
Penatalaksanaan penderita cerdera kepala meliputi survei primer dan survei sekunder. Dalam penatalaksanaan survei primer hal-hal yang diprioritaskan antara lain : A (airway), B (breathing), C (circulation), D (disability), dan E (exposure/environmental control) yang kemudian dilanjutkan dengan resusitasi. Pada penderita cedera kepala khususnya dengan cedera kepala berat survei primer sangatlah penting untuk mencegah cedera otak skunder dan menjaga homeostasis otak (3).
Kelancaran jalan napas (airway) merupakan hal pertama yang harus diperhatikan. Jika penderita dapat berbicara maka jalan napas kemungkinan besar dalam keadaan adekuat. Obstruksi jalan napas sering terjadi pada penderita yang tidak sadar, yang dapat disebabkan oleh benda asing, muntahan, jatuhnya pangkal lidah, atau akibat fraktur tulang wajah. Usaha untuk membebaskan jalan napas harus melindungi vertebra servikalis (cervical spine control), yaitu tidak boleh melakukan ekstensi, fleksi, atau rotasi yang berlebihan dari leher. Dalam hal ini, kita dapat melakukan chin lift atau jaw thrust sambil merasakan hembusan napas yang keluar melalui hidung. Bila ada sumbatan maka dapat dihilangkan dengan cara membersihkan dengan jari atau suction jika tersedia. Untuk menjaga patensi jalan napas selanjutnya dilakukan pemasangan pipa orofaring. Bila hembusan napas tidak adekuat, perlu bantuan napas. Bantuan napas dari mulut ke mulut akan sangat bermanfaat (breathing). Apabila tersedia, O2 dapat diberikan dalam jumlah yang memadai. Pada penderita dengan cedera kepala berat atau jika penguasaan jalan napas belum dapat memberikan oksigenasi yang adekuat, bila memungkinkan sebaiknya dilakukan intubasi endotrakheal (1).
Status sirkulasi dapat dinilai secara cepat dengan memeriksa tingkat kesadaran dan denyut nadi (circulation). Tindakan lain yang dapat dilakukan adalah mencari ada tidaknya perdarahan eksternal, menilai warna serta temperatur kulit, dan mengukur tekanan darah. Denyut nadi perifer yang teratur, penuh, dan lambat biasanya menunjukkan status sirkulasi yang relatif normovolemik. Pada penderita dengan cedera kepala, tekanan darah sistolik sebaiknya dipertahankan di atas 100 mmHg untuk mempertahankan perfusi ke otak yang adekuat. Denyut nadi dapat digunakan secara kasar untuk memperkirakan tekanan sistolik. Bila denyut arteri radialis dapat teraba maka tekanan sistolik lebih dari 90 mmHg. Bila denyut arteri femoralis yang dapat teraba maka tekanan sistolik lebih dari 70 mmHg. Sedangkan bila denyut nadi hanya teraba pada arteri karotis maka tekanan sistolik hanya berkisar 50 mmHg. Bila ada perdarahan eksterna, segera hentikan dengan penekanan pada luka (1).
Setelah survei primer, hal selanjutnya yang dilakukan yaitu resusitasi. Cairan resusitasi yang dipakai adalah Ringer Laktat atau NaCl 0,9%, sebaiknya dengan dua jalur intra vena. Pemberian cairan jangan ragu-ragu, karena cedera sekunder akibat hipotensi lebih berbahaya terhadap cedera otak dibandingkan keadaan udem otak akibat pemberian cairan yang berlebihan. Posisi tidur yang baik adalah kepala dalam posisi datar, cegah head down (kepala lebih rendah dari leher) karena dapat menyebabkan bendungan vena di kepala dan menaikkan tekanan intracranial (1).
Pada penderita cedera kepala berat cedera otak sekunder sangat menentukan keluaran penderita. Survei sekunder dapat dilakukan apabila keadaan penderita sudah stabil yang berupa pemeriksaan keseluruhan fisik penderita. Pemeriksaan neurologis pada penderita cedera kepala meliputi respos buka mata, respon motorik, respon verbal, refleks cahaya pupil, gerakan bola mata (doll’s eye phonomenome, refleks okulosefalik), test kalori dengan suhu dingin (refleks okulo vestibuler) dan refleks kornea (3,29).
Tidak semua pederita cedera kepala harus dirawat di rumah sakit. Indikasi perawatan di rumah sakit antara lain; fasilitas CT scan tidak ada, hasil CT scan abnormal, semua cedera tembus, riwayat hilangnya kesadaran, kesadaran menurun, sakit kepala sedang-berat, intoksikasi alkohol/obat-obatan, kebocoran liquor (rhinorea-otorea), cedera penyerta yang bermakna, GCS<15>(3).
Terapi medikamentosa pada penderita cedera kepala dilakukan untuk memberikan suasana yang optimal untuk kesembuhan. Hal-hal yang dilakukan dalam terapi ini dapat berupa pemberian cairan intravena, hiperventilasi, pemberian manitol, steroid, furosemid, barbitirat dan antikonvulsan (3).
Indikasi pembedahan pada penderita cedera kepala bila hematom intrakranial >30 ml, midline shift >5 mm, fraktur tengkorak terbuka, dan fraktur tengkorak depres dengan kedalaman >1 cm (3,29).
DAFTAR PUSTAKA
2. Dunn LT, Teasdale GM. Head Injury. Dalam : Oxford Textbook of Surgery. 2nd ed. Volume 3. Oxford Press, 2000.
3. American College of Surgeon Committe on Trauma. Cedera kepala. Dalam: Advanced Trauma Life Support for Doctors. Ikatan Ahli Bedah Indonesia, penerjemah. Edisi 7. Komisi trauma IKABI, 2004; 168-193.
4. Mc Khann GM, Copass MK, Winn HR. Prehospital Care of the Head-Injuried Patient. Dalam : Textbooks of Neurotrauma. Mc Graw Hill. 103-112
5. Snell RS. Clinical Anatomy for Medical Student. 6th ed. Sugiharto L, Hartanto H, Listiawati E, Susilawati, Suyono J, Mahatmi T, dkk, penerjemah. Anatomi Klinik Untuk Mahasiswa Kedokteran. Edisi 6. Jakarta: EGC, 2006; 740-59.
6. Markam S, Atmadja DS, Budijanto A. Cedera Kepala Tertutup. Jakarta: Fakultas Kedokteran Universitas Indonesia, 1999; 4-112
7. Netter FH, Machado CA. Atlas of Human Anatomy. Version 3. Icon Learning System LLC, 2003.
8. Whittle IR, Myles L. Neurosurgery. Dalam: Prnciples and Practice of Surgery. 4th ed. Elsevier Churchill Livingstone, 2007; 551-61.
9. Guyton AC, Hall JE. Textbook of Medical Physiology. 11th ed. Elsevier Saunders, 2006; 685-97.
10. Putz R, Pabst R. Sobotta:Atlas der Anatomie des Menschen. 22nd ed. Suyono J, Sugiharto L, Novrianti A, Liena, penerjemah. Sobotta:Atlas Anatomi Manusia. Edisi 22. Jilid 1. Jakarta: EGC, 2007.
11. Smith ML, Grady MS. Neurosurgery. Dalam: Schwarrt’z Principles of Surgery. 8th ed. McGraw-Hill, 2005; 1615-20.
15. Brain Injury Association of America. Types of Brain Injury. 2006 [4 September 2007]. Diunduh dari: http://www.biausa.org/pages/type_of_brain_injury_ .htm
17. Valadka BA, Narayan RK. Emergency Room Management of the Head Injuried Patient. Dalam: Textbook of Neurotrauma. Mc. Graw-Hill.119-134.
18. Stein SC. Classification of the Head Injury. Dalam: Textbook of Neurotrauma. Mc. Graw-Hill. 31-38.
19. Batjer HH, Loftus CM, Textbook of Neurological Surgery. Principles and Practise. Volume 3. Philadelphia: Lippincott Williams & Wilkins, 2003; 2795-2814.
23. Miller JD, Piper IR, Jones PA. Pathophysiology of Head Injury. Dalam: Textbook of Neurotrauma. Mc. Graw-Hill. 61-68.
24. Bhangu AA, Keighley MR. Head Injury. Dalam: Flesh and Bones of Surgery. Mosby Elsevier, 2007; 16-17.
25. Rappaport WA, Brannan S. Head injury. Dalam: Surgery. Mosby Elsevier, 2005; 216-18.
26. Yaumans JR. Trauma. Dalam: Neorological surgery. 4th ed. Volume 3. WB Saunders Company, 1996; 1531-1618.
28. Lu JJ, Dacey RG. Neurosurgical Emergencies. Dalam: The Washington Manual of Surgery. Philadelphia: Lippincott Williams & Wilkins, 2002.
30. Aldrich EF, Chin LS, Dipatri AJ, Eisenberg HM. Neurosurgery:Traumatic Head Injury. Dalam: Sabiston Textbook of Surgery:The Biological Basis of Modern Surgical Practice. 16th ed. WB Saunders Company, 2001; 1529-33.
32. Hatfield R, Simpson B, Sutcliffe J. Head Injury and Concussion:A Guide for Patients and cares. The brain trauma Foundation. 19 Juli 2005 [18 September 200Wijanarka A, Dwiphrahasto. Implementasi Clinical Governance: Pengembangan Indikator Klinik Cedera Kepala di Instalasi Gawat Darurat. Desember 2005 [4 September 2007]; volume 8; [8 screens]. Diunduh dari: http://jmpk-online.net/files/05agus.pdf 34. Turkington CA. Head Injury:Gale Encyclopedia of Medicine. 14 Agustus 2006 [18 September 2007]. Diunduh dari: http://www.healthatoz.com/healthatoz/ Atoz/common/standard/transform.jsp?requestURI=/healthatoz/Atoz/ency/head_injury.jsp
35. Whyte J, Hart T, Laborde A, Rosenthal M. Rehabilitation Issues in Traumatic Brain Injury. Dalam: Physical Medicine and Rehabilitation, Principles and Practice. 4th ed. Volume 2. Philadelphia: Lippincott Williams & Wilkins, 2005; 1640-85.
36. Stippler M, Fischer MR, Puccio AM, Wisniewski SR, Carson-walter EB, Dixon CE, et al. Serum and cerebrospinal Fluid Magnesium in Severe Traumatic Brain Injury Outcome. Journal of Neurotrauma. Agustus 2007 [20 September 2007]; Topic 277 [1347-54]. Diunduh dari: http://www.liebertonline.com/doi/pdfplus /10.1089/neu.2007.0277 37. Bouras T, Stranjalis G, Korfias S, Andrianakis I, Pitaridis M, Sakas DE. Head Injury Mortality in a Geriatric Population:Differentiating an “Edge” Age Group with Better Potential for Benefit than Older Poor-Prognosis Patients. Journal of Neurotrauma. Agustus 2007 [20 September 2007]; Topic 370 [1355-61]. Diunduh dari: http://www.liebertonline.com/doi/pdfplus/10.1089/ neu.2005.370 38. Oliveira COD, Reimer AG, Da Rocha AB, Grivicich I, Schneider RF, Roisenberg I, et al. Plasma von Willebrand Factor Levels Correlate with Clinical Outcome of Severe Traumatic Brain Injury. Journal of Neurotrauma. Agustus 2007 [20 September 2007]; Topic 159 [1331-38]. Diunduh dari: http://www.liebertonline.com/doi/pdfplus /10.1089/neu.2006.0159 40. Ghazali MV, Sastromihardjo S, Soedjerwo SR, Soelaryo T, Pramulyo H. Studi Cross Sectional. Dalam: Dasar-Dasar Metodologi Penelitian Klinis. Edisi 2. Jakarta: CV. Sagung Seto, 2002; 97-109